Формула расчета ИМТ = вес (кг) / (рост)2 (м2)
International Federation for the Surgery of Obesity (IFSO); https://www.ifso.com 1997г.
морбидное суперожирение (ИМТ более 50 кг/ м )
Сегодня ожирение рассматривают не как проблему отдельных людей с избыточной массой тела, а как всемирную пандемию неинфекционной природы, которая вызывает многочисленные расстройства здоровья (сахарный диабет II типа, артериальная гипертензия, синдром сонного апноэ, атеросклероз, повышенный риск инфаркта, инсульта, онкологических заболеваний) и существенно сокращает продолжительность жизни.
В США именно от непосредственных осложнений ожирения умирает ежегодно 260-380 тыс. человек. Это превосходит суммарную летальность от рака легких (154 ООО), толстой кишки (48 ООО), молочной (40 000) и предстательной желез (30 200).
Ожирение существенно уменьшает продолжительность жизни: в среднем на 2-5 лет при незначительном избытке массы тела и на 15-20 лет при ИМТ более 45 кг/м . Фактически две трети случаев всех смертей вызваны заболеваниями связанными с нарушениями жирового обмена или собственно ожирением.
Результаты многочисленных клинико-экспериментальнных исследований убедительно доказывают и тот факт, что до сих пор не создано эффективных консервативных методик лечения больных с морбидным ожирением (ИМТ> 40 кг/м2). У 95% таких пациентов после консервативной терапии потерянная масса тела восстанавливается или увеличивается (с превышением исходного ИМТ) во временном интервале 6 мес — 2 года после лечения.
Общепризнанно, что сейчас только хирургическое лечение — это единственный реальный метод эффективной медицинской помощи больным с морбидным ожирением. Почему мы предлагаем самую сложную из всех имеющихся методик хирургического лечения ожирения? Данная методика разработана американцем проф. Хессом и канадцем проф. Марсо более 30 лет назад. Опираясь на опыт своих предшественников и свой личный, в выполнении других упрощенных методов, а иногда заведомо вредных и не эффективных, они изучили физиологические аспекты ожирения и подошли к новой, пусть сложной, в выполнении технически, патогенетически обоснованной методике выполнения этой операции.
Пациентка до операции Пациентка 5 месяцев после операции 9 месяцев после операции
Оказалось, что у людей с избыточным весом имеется генетическая предрасположенность передаваемая по наследству, часто длинна тонкого кишечника, который усваивает все питательные — жиры, белки и углеводы, намного больше, чем у обычного человека и в отличие от них оставляет не 4,0 — 4,5 м, а иногда достигает 7,5 м.
Пассаж пищевых масс, то есть продвижение пищи по пищеварительному тракту у людей с избыточным весом, значительно замедлен, что позволяет тонкому кишечнику усваивать из них максимальное количество белков, жиров и углеводов.
Изучая гормональную активность желудка, ученые обнаружили, что в «дне» желудка расположены гормон — продуцирующие клетки, которые вырабатывают гормон — грелин. Повышение данного гормона вызывает активный, а иногда и безудержный аппетит, желание постоянно насыщать свой желудок , на что активно реагируют гормоны удовольствия — эндорфины. Эта гормональная связь создает зависимость у человека по типу алкогольной или наркотической. Многие пациенты становятся пищевыми наркоманами.
Все это подтолкнуло авторов новой методики предложить ее больным с учетом всех факторов данной болезни.
На первом этапе операции выполняется «рукавная» резекция желудка»Sleeve gastrectomy», которая уменьшает его объем, ликвидирует гормонально активную зону, сохраняя физиологическую целостность органа.
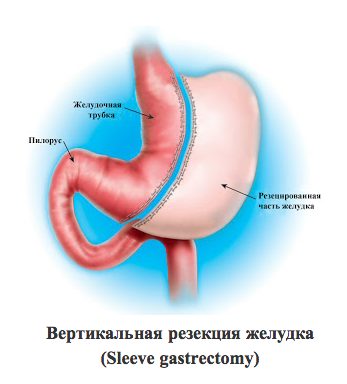
В чем отличие этой операции от широко предлагаемых шунтирующих операций желудка, когда тоже создается «мини» желудок. При данной методике часть желудка удаляется в вертикальном направление, тем самым уменьшая объем, удаляется гормонпродуцирующая зона.
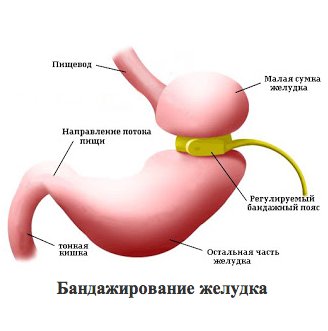
При шунтировании желудка, наложении «тесемки» на него, либо других похожих операциях, желудок уменьшается путем его пересечения горизонтально, что совсем не затрагивает его «дно», а стало быть не лишает больного после операции аппетита, а лишь не дает ему возможности насытить желудок прежним объемом. Такие больные испытывают потребность в калорийной, часто в сладкой пище, что врачи нежно называют «симптомом сладкоежки». На самом деле такого больного можно сравнить с наркоманом, испытывающего «ломку» в принудительном отсутствии «удовольствия». Ему вновь и вновь предлагают поддерживать диету, отказывая себе в удовольствии есть то, что он хочет.
 |
 |
Пациенты, перенесшие «вертикальную резекцию желудка», лишены этого болезненного чувства. Желание питать свой организм постоянно — пропадает. Насыщение малыми порциями приносит удовольствие. Удаление гормональной зоны часто дает парадоксальный эффект, когда больные после операции отмечают изменение пристрастий со сладкого на кислое, с мясных продуктов на растительные. Но и это не имеет большого значения потому, что пациенты становятся не зависимы от пищи и могут как и обычный человек управлять своими желаниями.
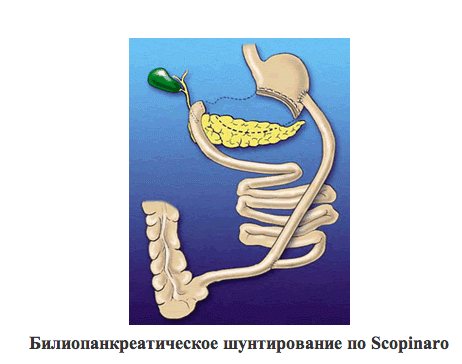
У больных с небольшим избыточным весом, не превышающим индекс массы тела 40 кг/м2, данный этап операции может быть предложен как самостоятельное лечение, так как он позволяет избавиться гарантировано от 30 — 50 кг лишнего веса. Однако, если у больного с такой массой имеется сахарный диабет II типа, применение только этого этапа не избавит его от диабета и таким больным, как и больным с индексом массы тела свыше 40 кг/м2, необходимо выполнить второй этап данной операции — билиопанкреатическое шунтирование.
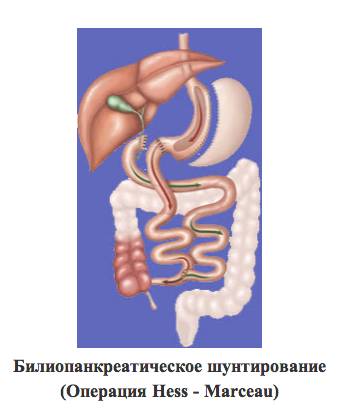
У нас есть опыт лечения, одного больного с хорошим положительным результатом. Как и ученые всего мира мы продолжаем исследования в этом направление.
60° — ЭСКОС -ведущий центр в Швейцарии по лечению ожирения выбирает целостный лечебный подход
Хирургические методы лечения
- Показанием для желудочного шунтирования является ИМТ более 50
- ЭСКОС 360 располагает опытом работы с пациентами весом более 200 кг
- ревизионная хирургия, специализирующаяся на осложнениях после операций на почве ожирения (рукавная гастропластика, уменьшение желудка, желудочное шунтирование и его бандажирование)
- конверсионные операции от бандажирования желудка к рукавной гастропластике или шунтированию / от уменьшения желудка к его шунтированию
- стентирование после рукавной гастропластики и шунтирования желудка
- устранение осложнений после бариатрическких операций (рукавной гастропластики, шунтирования желудка, его бандажирования)

